CHIRURGIE ORTHOPÉDIQUE et TRAUMATOLOGIQUE - MONTPELLIER
CHIRURGIE OSSEUSE ET ARTICULAIRE - CHIRURGIE PROTHÉTIQUE - CHIRURGIE ARTHROSCOPIQUE - CHIRURGIE DU SPORT
CHIRURGIE DU PIED ET DE LA CHEVILLE

Docteur Baptiste BENAZECH
Traumatismes de l'articulation acromio-claviculaire
Le Dr Yannick Roussanne et le Dr Laurent Geiss, chirurgiens orthopédistes spécialisés en traumatologie de l'épaule à la Polyclinique Saint-Roch de Montpellier, vous présentent les traumatismes de l'articulation acromio-claviculaire et leurs traitements.
Anatomie et physiopathologie
L'épaule est une articulation complexe dont la mobilité repose sur un équilibre subtil entre les os, les tendons de la coiffe des rotateurs, la bourse sous-acromiale et l'auvent acromial. Comprendre cette anatomie est essentiel pour appréhender les mécanismes des lésions de l'articulation acromio-claviculaire.
Découvrir l'anatomie de l'épaule →Qu'est-ce que l'articulation acromio-claviculaire ?
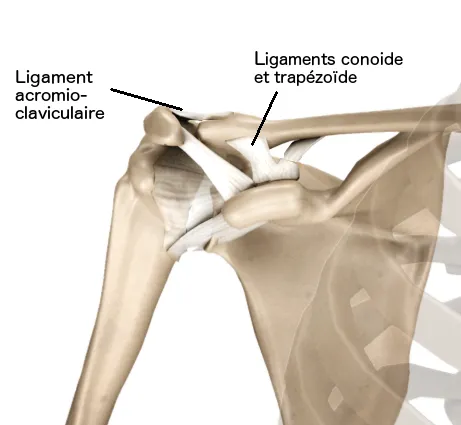
L'articulation acromio-claviculaire unit l'extrémité latérale de la clavicule à l'extrémité latérale de la scapula (omoplate). Cette articulation est de petite taille mais subit d'importantes contraintes mécaniques lors de l'utilisation du membre supérieur.
Elle doit sa stabilité à de puissants ligaments qui sont tendus entre le processus coracoïde et la face inférieure de la clavicule (ligaments conoïde et trapézoïde). La capsule articulaire renforcée par le ligament acromio-claviculaire et la chappe musculaire delto-trapézienne font également partie des éléments qui contribuent à la stabilité articulaire.
Mécanisme traumatique de la disjonction acromio-claviculaire
Le traumatisme est le plus souvent à haute énergie. Il s'agit fréquemment d'un traumatisme sportif ou d'un accident de la voie publique (2 roues) avec un choc direct sur la face externe de l'épaule.
On décrit différents stades de gravité en fonction des structures lésées et de l'importance du déplacement de la clavicule et de sa mobilité :
- Entorses de faible grade (stades I et II) : lésions incomplètes des ligaments
- Entorses de haut grade (stades III, IV et V) : lésions complexes et importantes des structures capsulo-ligamentaires
On distingue également les lésions aiguës des lésions chroniques.
Quels sont les symptômes d'une entorse acromio-claviculaire ?
La symptomatologie est dominée par une impotence douloureuse de l'épaule et du membre supérieur. On retrouve souvent la trace cutanée de la zone d'impact avec parfois des dermabrasions en regard.
Quels sont les examens complémentaires à réaliser ?
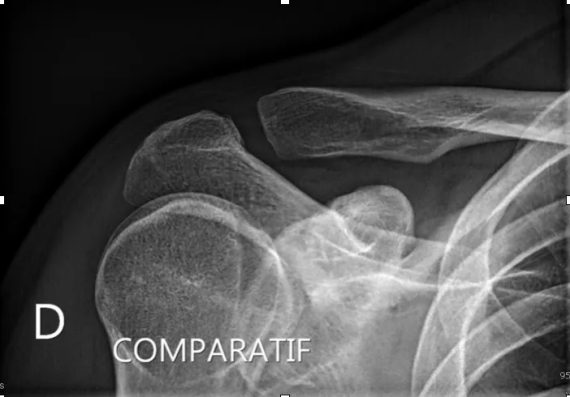
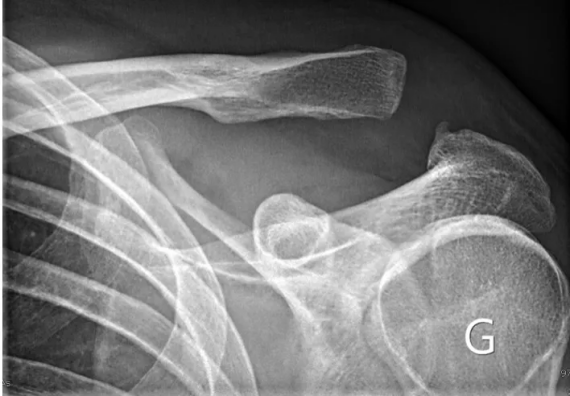
Dans un premier temps, des radiographies permettent d'avoir une orientation diagnostique en corrélation avec l'examen clinique du chirurgien. Des clichés comparatifs (des deux épaules) permettent d'affiner le diagnostic. Un scanner avec des reconstructions tridimensionnelles peut être utile dans certains cas.
Le traitement médical
Le traitement initial est médical pour les stades I et II. Il peut également être proposé pour les autres stades en cas de contre-indication chirurgicale, en fonction de l'âge du patient et de sa pratique sportive. Il sera systématiquement discuté en fonction des risques et des bénéfices attendus de la chirurgie.
- Mise au repos de l'épaule avec immobilisation coude au corps pendant 4 à 6 semaines
- Antalgiques pour calmer les douleurs
- Anti-inflammatoires pendant quelques jours à titre antalgique
- Rééducation après la phase d'immobilisation
Le traitement chirurgical
Pour les instabilités chroniques, la technique fait appel à une greffe tendineuse (ligamentoplastie au droit interne — un tendon de la cuisse) qui permet de reconstruire les ligaments détruits.
Déroulement de la chirurgie
L'intervention est réalisée sous anesthésie générale (dans près de 90 % des cas) associée à une anesthésie loco-régionale. L'anesthésie loco-régionale permet d'éviter les douleurs pendant l'intervention et couvre les douleurs post-opératoires pendant une vingtaine d'heures.
L'intervention se déroule en position semi-assise. La durée est variable en fonction des gestes à réaliser (30 à 90 minutes). En cas d'instabilité chronique, le chirurgien peut avoir recours à une technique de ligamentoplastie.
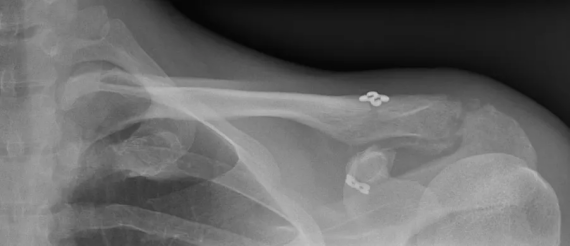
Radiographie de contrôle en salle de réveil. L'intervention peut être réalisée en ambulatoire ou au cours d'une hospitalisation de 24 heures.
Les risques de la chirurgie
Votre chirurgien vous expliquera les risques spécifiques lors de la consultation. Des documents vous seront fournis détaillant les risques liés à la chirurgie de l'épaule et à l'anesthésie.
Suites opératoires et rééducation
- Immobilisation : attelle coude au corps de façon stricte pendant 6 semaines
- Pansements : refaits le lendemain puis tous les 3 jours pendant 15 jours. Stéristrips retirés à 15 jours.
- Utilisation de la main : sortir le bras de l'attelle en position allongée ou assise pour mobiliser le coude, le poignet et les doigts (lecture, repas, habillage)
- Suivi chirurgien : au 21e jour et au 45e jour puis tous les 45 jours
- Rééducation : chez votre kinésithérapeute habituel. La balnéothérapie est fortement conseillée.
- Durée totale : 3 à 6 mois
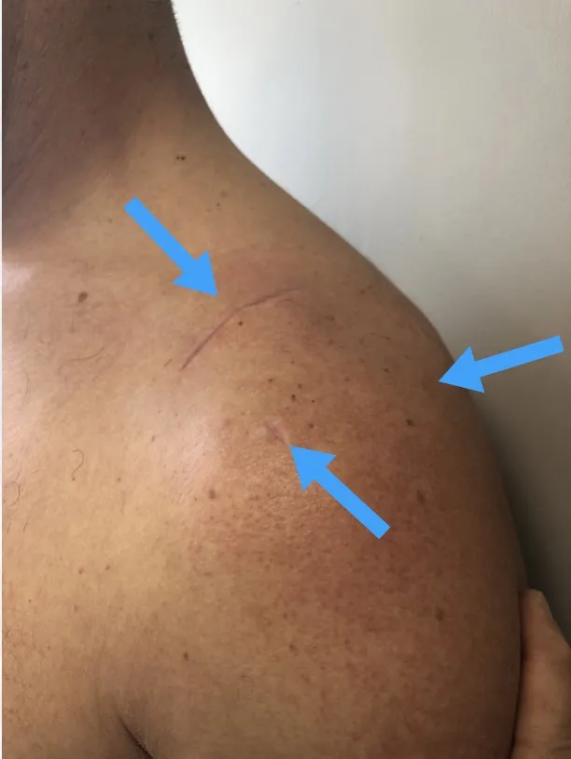
Quelques précisions utiles avant votre intervention
Durant la toilette il est conseillé de ne pas mouiller le pansement, mais vous pouvez vous laver juste avant que l'infirmière ne refasse le pansement. Il faut impérativement éviter les pansements occlusifs (Tegaderm, etc.) qui favorisent la transpiration et la macération. Cela augmenterait le risque d'infection locale.
La reprise de la conduite se fait entre 2 et 3 mois en moyenne. Votre chirurgien et votre kinésithérapeute vous conseilleront. Ils vous diront quand vous serez capable de conduire sans danger.
La reprise du travail dépend du type de profession. Pour les travailleurs de force et manuels le délai est en moyenne de 4 à 6 mois. Pour les autres professions, le travail peut être repris plus tôt (entre 2 et 3 mois). Dans certains cas un changement de poste travail, une adaptation du poste ou une reconversion professionnelle seront à envisager. Il est souhaitable d'en parler avant l'intervention avec votre médecin traitant et les services de médecine du travail.
La reprise du sport dépend du type de sport : la natation est autorisée précocement (45 jours) et peut faire partie de votre auto-rééducation (nager la brasse). La course à pied est également autorisée avant 2 mois. Les sports à risque peuvent être repris progressivement à partir de 6 mois. Le médecin rééducateur, votre kinésithérapeute et votre chirurgien seront les plus à même de vous donner des conseils pour reprendre le sport en sécurité.
 Quelles sont les données de la littérature à propos de cette chirurgie ?
Quelles sont les données de la littérature à propos de cette chirurgie ?
Questions fréquentes — Disjonction acromio-claviculaire
Réponses du Dr Yannick Roussanne, chirurgien orthopédiste spécialiste de l'épaule à la Polyclinique Saint-Roch de Montpellier.
Non. La décision repose sur la classification de Rockwood :
- Grades 1-2 : traitement médical — résultats excellents
- Grade 3 : discuté selon le profil du patient (sportif de haut niveau vs sédentaire)
- Grades 4-5-6 : chirurgie généralement indiquée
Chez un sportif de haut niveau ou un travailleur manuel, une stabilisation chirurgicale peut être proposée dès le grade 3.
La technique de référence est la ligamentoplastie mini-invasive avec endoboutons (TightRope). La clavicule est réduite et stabilisée par des boutons métalliques reliés par un fil solide passant dans des tunnels osseux.
Durée : 45 à 60 minutes — ambulatoire — cicatrice de 2 à 3 cm. Pour les disjonctions anciennes, une greffe tendineuse est parfois nécessaire.
- Travail de bureau : 4 à 6 semaines
- Travail physique : 2 à 3 mois
- Sports sans contact (vélo, natation, course) : 2 à 3 mois
- Sports overhead, musculation : 4 à 5 mois
- Sports de contact (rugby, judo) : 5 à 6 mois
Reprise validée par radiographie de contrôle avant autorisation des sports de contact.
En cas de traitement non chirurgical d'un grade 3 ou plus, la saillie de la clavicule persiste dans la plupart des cas. Elle est souvent peu gênante fonctionnellement mais peut causer gêne esthétique et douleurs chroniques.
La chirurgie corrige cette déformation si réalisée dans les premières semaines. Au-delà de 3 mois, une reconstruction tendineuse plus complexe est nécessaire.
Oui. Le pronostic est excellent avec plus de 90 % de retour au sport au même niveau dans les séries publiées. Chez les sportifs de haut niveau, la prise en charge est coordonnée avec le staff médical pour planifier le retour à la compétition de façon sécurisée.
Prenez rendez-vous avec le Dr Roussanne ou le Dr Geiss pour un bilan personnalisé.
L'HALLUX LIMITUS
ANATOMIE
Qu'est ce que l’hallux limitus ?
L'hallux limitus est une déformation enraidissante du gros orteil. La déformation se traduit par une proéminence osseuse sur le dessus de l'articulation et non sur le côté comme dans un hallux valgus. Cette proéminence n’est pas une excroissance osseuse mais la conséquence d’une angulation entre les deux os qui constituent le squelette du gros orteil, le premier métatarsien qui se déplace vers le haut faisant saillie, et la phalange du gros orteil qui se déplace vers le bas. Cette déformation engendre une limitation de la mobilité articulaire du gros orteil ("hallux limitus").
L'hallux limitus est de nature constitutionnelle. Le premier métatarsien a tendance à se déplacer vers le haut plus particulièrement dans les pieds plats, lorsque le premier métatarsien est long et de façon générale lorsque l’avant pied a tendance à appuyer sur le 5ème métatarsien (à la base du petit orteil).,.
Quelles sont les conséquences de l’hallux limitus ?
Les conséquences principales de l'hallux limitus sont : Le conflit avec la chaussure source de gêne, de douleur, d’inflammation. La limitation de mobilité articulaire source elle aussi de douleur. L’insuffisance d’appui du premier rayon: le gros orteil étant enraidi appui moins bien au sol entraînant un déport de l’appui sur le reste de l’avant pied, pouvant entraîner l’apparition de douleur plantaire (ou "métatarsalgie"). L'évolution de l'hallux limitus est marquée par une aggravation progressive de la déformation et de la raideur articulaire. L'évolution à long terme est supposée se faire vers une arthrose de l'articulation métatarso phalangienne du gros orteil.
DIAGNOSTIC
Le diagnostic est clinique et radiologique .
TRAITEMENT MEDICAL
Quelles sont les traitements possibles ?
Les semelles sont efficaces sur le défaut d'appui de l'avant pied et les éventuelles douleurs plantaires au niveau des métatarsiens adjacents.
Les orthèses pour hallux valgus, soit rigides portées la nuit, soit souples portées dans la chaussure, visent à soulager mais ne permettent pas d’éviter ou de ralentir la déformation.
Les autres moyens médicaux sont : un chaussage adapté, les anti inflammatoires ...
Quelle Radiographie Faire Avant De Venir En Consultation?
Un simple bilan radiographique des deux pieds face et profil en charge est nécessaire.
TRAITEMENT CHIRURGICAL
Quand doit-t-on se faire opérer ?
Les raisons principales qui justifient l’intervention chirurgicale sont la douleur et l’échec du traitement par semelles.
La chirurgie de l’hallux limitus n’est ni préventive ni à visée esthétique.
En quoi consiste la chirurgie ?
L'hallux limitus est une déformation et non une excroissance osseuse, aussi l’intervention consiste en un redressement osseux et non un rabotage. Pour se faire il est réalisé une découpe osseuse appelée « ostéotomie » au niveau du métatarsien et de la phalange, en respectant l’articulation qui les sépare. Le principe de l'ostéotomie est d'abaisser le métatarsien vers la plante du pied et libérer ainsi la mobilité articulaire. Les fragments osseux sont fixés par vis enfouies pour maintenir la correction durant la période de consolidation osseuse. Le mode de fixation osseuse peut varier selon les conditions anatomiques et les difficultés éventuelles rencontrées lors de l’intervention. La technique employée est en général mini invasive ce qui a pour avantage de réduire le traumatisme chirurgical, sans pour autant garantir une récupération plus rapide.
Quelle est le type d’anesthésie utilisé ?
L'anesthésie est soit locale par piqûre à la base de l’orteil lorsque la chirurgie porte sur un ou deux orteils, soit loco régionale par piqûre à proximité des nerfs autour de la cheville, assurant une anesthésie prolongée. Durant l’intervention une médication complémentaire peut être administrée afin de réduire le stress. L’anesthésie générale est cependant envisagée en cas de contre indication à l’anesthésie loco régionale (antécédent de paralysie, sciatique, neuropathie périphérique, antécédents infectieux à la jambe, troubles de la coagulation, surpoids...)
QUESTIONS FREQUENTES
Est ce une chirurgie douloureuse ?
La chirurgie mini invasive, mais surtout l’anesthésie loco régionale dont les effets sont prolongés sur près de 24 heures, ainsi que la prise en charge optimisée de la douleur après l’opération, permettent de réduire considérablement l’importance de la douleur qui n’en reste pas moins une réaction individuelle.
L'intervention est elle réalisée en ambulatoire ?
La chirurgie des orteils en griffe est en règle générale réalisée en ambulatoire. Les conditions requises pour réaliser une chirurgie en ambulatoire sont :
• une proximité géographique avec un centre de soins
• la présence d’un entourage de proximité
• une chirurgie ne portant que sur un pied
• l’absence de contre indication à l’anesthésie loco régionale
• un terrain non propice à la réaction douloureuse
• l’absence d’intolérance aux antalgiques
Une chirurgie en ambulatoire suppose par ailleurs votre acceptation de l’ensemble du protocole de soins, et une validation à la fois du chirurgien et de l’anesthésiste.
Quels résultats peut-on attendre de la chirurgie ?
L'objectif premier de l'intervention est de corriger la déformation du gros orteil, d’améliorer la mobilité articulaire, de faciliter le chaussage et de retrouver une marche normale et indolore. Le port de talons hauts, la poursuite d'activités sportives, de danse ou de randonnée, conditionnés par l’importance des déformations initiales et les capacités de récupération propres à chacun, ne constituent pas l'objectif principal de l'intervention. Les conditions nécessaires à l'obtention d’une récupération fonctionnelle la plus complète possible sont, en outre, l’absence de complication post opératoire et l’absence d’autres pathologies associées (arthrose, griffes d’orteils, métatarsalgies …) qui peuvent poursuivre leur évolution au delà de l’intervention. La chirurgie ne garantit pas l'absence d'évolution vers une arthrose secondaire, mais elle vise à en retarder la survenue.
Quels sont les délais moyens de récupération ?
Le temps de récupération est en moyenne de 2 mois.
L’appui est repris dès le lendemain de l’intervention.
La marche durant les 15 premiers jours est limitée, ne dépassant pas 10 minutes pour chaque déplacement, le pied devant rester le plus souvent en position allongée. La marche augmente ensuite très progressivement en durée. Une marche normale est retrouvée dans un délai moyen de 1 mois 1/2 à 2 mois.
Le chaussage s’effectue à l’aide d’une chaussure post opératoire pendant un mois et demi, remplacée ensuite par une chaussure fermée de type tennis, pour retrouver un chaussage « normal » au delà de 2 mois et plus élégant de type escarpin au delà de 3 mois.
La conduite automobile est envisageable vers la 6ème semaine. . Il s’agit d’une question de sécurité (sauf voiture automatique après chirurgie du pied gauche).
La reprise du travail s’effectue en moyenne entre 6 et 8 semaines, mais peut être plus tardive pour un travail essentiellement debout ou un travail physique lourd.
Les activités sportives ne sont reprises qu’à partir de 3 mois, exception faite de la natation, du vélo (hors VTT ou de course) ou de toute activité ne nécessitant pas un appui répété sur l’avant pied.
Quels sont les risques de cette chirurgie ?
Les complications communes à toute intervention
L’infection nosocomiale : Il s’agit le plus souvent d’une infection superficielle n’entraînant qu’un retard de cicatrisation. L’infection profonde, osseuse ou articulaire, est une complication rare mais grave. Le risque infectieux est minimisé par les précautions pré opératoires et per opératoires (administration d’antibiotiques lors de l’intervention), mais relève aussi de facteurs individuels : défaut d’hygiène corporelle, tabagisme, alcoolisme, obésité, dénutrition, diabète déséquilibré, lésions cutanées, infection urinaire, mauvais état dentaire, antécédent d'infection des os et des articulations, rhumatisme inflammatoire, maladie systémique, maladie dys immunitaire..., traitement médicamenteux : corticoïdes, immunosuppresseurs, chimiothérapie anti cancéreuse...
La phlébite est la formation d’un caillot de sang dans une veine, lequel peut migrer dans les poumons réalisant une embolie pulmonaire. Les facteurs de risques sont le tabagisme, les contraceptifs oraux, l’hormonothérapie substitutive de la ménopause, les antécédents personnels ou familiaux de phlébite, l’insuffisance veineuse, les varices, l’obésité, les troubles de la coagulation et certaines affections (insuffisance respiratoire, insuffisance cardiaque, maladie inflammatoire, maladie neurologique, cancer, syndrome néphrotique, polyglobulie, thrombocytose, hyperhomocystéinémie, syndrome des anti phospholipides …).
Le saignement peut entraîner la formation d’ecchymoses ou « bleus » sans conséquence, plus rarement d’un hématome (poche de sang) pouvant nécessiter son évacuation. Les facteurs de risque hémorragique sont les traitements anticoagulants qui doivent être signalés, et certaines affections (thrombopénie, thrombopathie, hémophilie, maladie de Willebrand, insuffisance hépatique, hypovitaminose K ...)
L’ischémie est la formation d’un caillot à l’intérieur d’une artère, pouvant conduire à une nécrose (« ou gangrène ») des tissus. Les facteurs de risque en sont le tabac, le diabète, les antécédents d’artérite des membres inférieurs, les antécédents d’infarctus du myocarde ou d’angine de poitrine, les antécédents d’accident vasculaire cérébral, les vascularites inflammatoires...
Les retards de cicatrisation nécessitent des soins locaux prolongés et sont consécutifs à un hématome, une infection superficielle, une reprise trop précoce des activités ou un trouble de la cicatrisation cutanée dont les facteurs de risques sont le tabac, l’obésité, le diabète, l’artérite, les neuropathies périphériques, les rhumatismes inflammatoires, les maladies systémiques, les traitements immunosuppresseurs, les traitements corticoïdes, les infiltrations locales de cortisone... Le rejet de points de suture est une complication anodine qui se traduit par un gonflement et une inflammation, puis par l’évacuation d’un liquide à l’aspect de pus qui précède la cicatrisation. Cela nécessite des soins antiseptiques locaux mais non la prise systématique d’antibiotique. Les cicatrices hypertrophiques ou chéloïdes sont la conséquence soit d’un retard de cicatrisation soit d’une prédisposition qui doit être signalée lorsqu’elle est connue.
L’algodystrophie est une réaction inflammatoire et douloureuse consécutive au traumatisme chirurgical et qui s’étend à l’ensemble du pied parfois jusqu’au genou. Il n’y a pas de traitement spécifique de l’algodystrophie en particulier médicamenteux. Son évolution est longue s’étendant sur plusieurs mois voire une année. La récupération est en général complète mais peut laisser cependant en séquelle une raideur articulaire, ou des douleurs résiduelles.
Le risque de douleur résiduelle est inhérent à tout type d’intervention chirurgicale, faisant suite ou non à une algodystrophie. Ces complications sont en général favorisées par des affections prédisposantes: les antécédents d’algodystrophie, la fibromyalgie, le syndrome de fatigue chronique, la dépression, la spasmophilie, le syndrome des jambes sans repos, et certaines affections neurologiques ...
La blessure d’un nerf au niveau d’un orteil n’affecte pas le mouvement mais sa sensibilité (à distinguer dans les suites opératoires d’un engourdissement normal et passager). La blessure d’un tendon entraîne une perte de mouvement volontaire de l’orteil, dont les conséquences peuvent justifier une nouvelle intervention.
Les complications propres à une chirurgie osseuse
La consolidation osseuse des ostéotomies s’effectue entre 1 mois ½ et 3 mois. Un retard de consolidation osseuse peut durer plusieurs mois pendant lesquels l’orteil reste douloureux à la marche. La pseudarthrose est une absence de consolidation osseuse, événement exceptionnel mais qui a pour conséquence la nécessité d’une nouvelle intervention. Le cal vicieux est la consolidation d’une ostéotomie dans une mauvaise position pouvant affecter la bonne correction des orteils et nécessiter une nouvelle intervention. Le risque de complication osseuse est conditionné par les difficultés techniques éventuelles lors de l’intervention, par le respect des consignes post opératoires concernant en particulier l'appui du pied, mais aussi par des facteurs de risques que sont le tabagisme, l’alcool, l’obésité, la dénutrition, l’ostéoporose, le déficit en vitamine D, les antécédents de rachitisme, le diabète, les traitements par corticoïdes, l’hyperparathyroïdie...
Une excroissance osseuse résiduelle autour d’une ostéotomie, d’une arthroplastie ou d'une arthrodèse peut être responsable d’une gène ou d’une douleur résiduelle au chaussage et nécessiter son élimination en général par fraisage per cutané. Les ostéotomies réalisées en percutanée à l’aide de fraises produisent une poussière d’os qui quelques fois s’élimine sous la forme d’une forte réaction inflammatoire qui a tous les aspects d’un abcès, sans être de nature infectieuse. Il convient néanmoins de réaliser des soins locaux appropriés.
La raideur articulaire est systématique dans la chirurgie des griffes d’orteils mais sans incidence sur la marche.
Les complications propres à la chirurgie de l’hallux limitus
La chirurgie de l'hallux limitus expose au risque de récidive de la déformation et de raideur résiduelle ou secondaire. Ces risques sont conditionnés par le geste chirurgical mais aussi l’importance de la déformation, et d’autres facteurs tels que le pied plat, la surcharge pondérale, l’arthrose et les effets du temps.... La raideur peut aussi être consécutive à une algodystrophie, à une ostéonécrose, à des douleurs prolongées post opératoires ou à une forte appréhension entraînant un retard dans la récupération de la marche…
L’arthrose est un risque évolutif à moyen ou long terme.
Tramway Ligne 2 Arrêt Sabines
Bus Ligne 17 & 18 & "La ronde" arrêt Sabines
Payant
Au niveau -1 Accès direct par ascenseur
Accessible aux personnes handicapées & PMR
Chicken-Ed 2012-2026 tous droits réservés












