CHIRURGIE ORTHOPÉDIQUE et TRAUMATOLOGIQUE - MONTPELLIER
CHIRURGIE OSSEUSE ET ARTICULAIRE - CHIRURGIE PROTHÉTIQUE - CHIRURGIE ARTHROSCOPIQUE - CHIRURGIE DU SPORT
L'hallux rigidus — arthrose du gros orteil
Arthrose de l'articulation métatarso-phalangienne du gros orteil avec raideur progressive et douleur mécanique. Cheilectomie, ostéotomie ou arthrodèse selon le stade — CMCP, Polyclinique Saint-Roch Montpellier.

Dr Baptiste Bénazech
Chirurgien orthopédiste — pied et cheville
Qu'est-ce que l'hallux rigidus ?
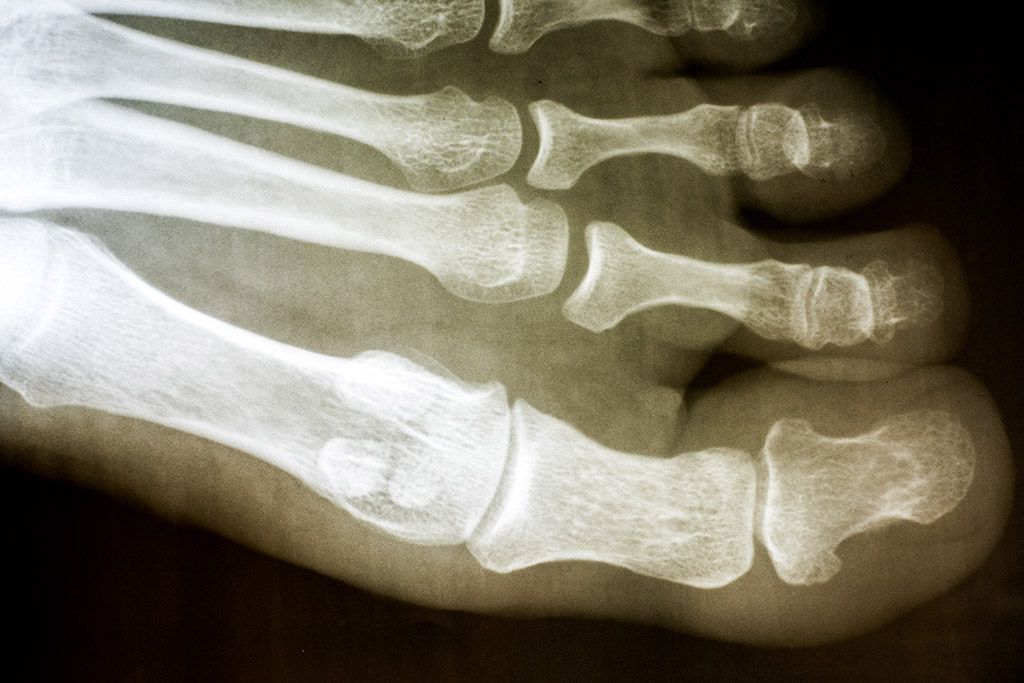
L'hallux rigidus est l'arthrose de l'articulation métatarso-phalangienne du gros orteil — l'articulation entre le premier métatarsien et la première phalange. C'est le stade évolué d'une raideur articulaire commencée par un hallux limitus, avec usure progressive du cartilage et apparition de becs osseux (ostéophytes) sur le pourtour de l'articulation.
Contrairement à l'hallux valgus où le gros orteil dévie sur le côté, l'hallux rigidus se manifeste par une limitation progressive de la mobilité du gros orteil — particulièrement de la flexion dorsale (mouvement vers le haut indispensable au déroulé du pas) — accompagnée d'une douleur mécanique majorée par la marche.
Quels sont les symptômes ?
- Douleur mécanique à la marche, majorée au déroulé du pas et lors des montées d'escalier
- Raideur de l'articulation, surtout en flexion dorsale (incapacité à relever le gros orteil)
- Saillie osseuse dorsale palpable et parfois visible, par ostéophytes en bec sur le dessus de l'articulation
- Conflit avec la chaussure : douleur du dessus du pied, durillon dorsal, parfois rougeur inflammatoire
- Difficulté progressive au chaussage et boiterie d'évitement lors des poussées douloureuses
Comment se fait le diagnostic ?
Le diagnostic est avant tout clinique. Le bilan d'imagerie comprend des radiographies des deux pieds en charge (face et profil) qui mesurent le pincement articulaire, les ostéophytes et la limitation de flexion dorsale. Une IRM ou un scanner peuvent être demandés pour évaluer l'état cartilagineux avant décision chirurgicale.
Le traitement médical en première intention
Chaussage adapté
Semelle rigide (renfort sous l'avant-pied) pour limiter la mobilité douloureuse du gros orteil. Talon modéré. Éviter les souliers étroits sur le dessus.
Semelles orthopédiques
Avec barre rétro-capitale qui soulage l'articulation pendant le déroulé du pas. Très efficaces aux stades précoces.
Anti-inflammatoires
Cures courtes lors des poussées douloureuses. Pas d'effet de fond sur l'évolution arthrosique.
Infiltrations
Infiltrations articulaires de cortisone ou d'acide hyaluronique : effet antalgique temporaire. Indications ciblées.
Quand opérer ?
L'indication chirurgicale est posée en cas de :
- Douleur invalidante retentissant sur la qualité de vie
- Échec du traitement médical bien conduit (semelles, chaussage rigide, anti-inflammatoires)
- Raideur articulaire majeure avec impotence au déroulé du pas
- Aggravation radiologique entre deux contrôles à 6-12 mois
Les options chirurgicales selon le stade
Le choix entre les techniques chirurgicales dépend essentiellement du stade de l'arthrose et de l'état cartilagineux résiduel.
Cheilectomie percutanée
Stades précoces à intermédiaires. Résection des ostéophytes dorsaux (« becs osseux ») qui limitent la flexion dorsale. Préserve l'articulation. Geste percutané mini-invasif. Permet de retarder l'arthrodèse de plusieurs années lorsque le cartilage est encore acceptable.
Ostéotomie de raccourcissement
Stades intermédiaires. Section osseuse contrôlée du premier métatarsien pour le raccourcir et décompresser l'articulation. Indiquée chez le patient jeune ou en cas de premier métatarsien long.
Arthrodèse métatarso-phalangienne
Stades avancés. Blocage définitif de l'articulation par plaque vissée. Supprime durablement la douleur. La marche se fait sans boiterie grâce aux compensations naturelles des autres articulations du pied.
Arthroplastie (prothèse) du gros orteil. Les prothèses de l'articulation métatarso-phalangienne donnent des résultats inconstants à long terme. Elles ne sont pas retenues comme technique de première intention au CMCP.
Quelle anesthésie ?
Anesthésie loco-régionale (bloc nerveux à la cheville) avec analgésie prolongée 20 à 24 heures, sédation complémentaire possible. Intervention en ambulatoire dans la grande majorité des cas.
Récupération après chirurgie de l'hallux rigidus
La récupération dépend du geste réalisé : la cheilectomie est plus rapide que l'arthrodèse.
Appui immédiat
Appui complet autorisé dès le lendemain avec chaussure post-opératoire à appui talonnier.
Repos pied surélevé
Marche limitée à 10 minutes par déplacement. Pansement à J8 puis J15.
Chaussure post-opératoire
Portée 3 semaines pour cheilectomie, 6 semaines pour arthrodèse.
Consolidation osseuse
Consolidation complète de l'arthrodèse vérifiée par radiographie à 3 mois. Reprise progressive du chaussage classique.
Reprise du travail
Travail sédentaire à 6 semaines, métiers debout/physiques après 2-3 mois.
Reprise du sport
Natation et vélo précoces. Marche prolongée et sports d'impact entre 3 et 6 mois selon le geste réalisé.
Risques et complications
Risques communs : infection, phlébite, hématome, algodystrophie, retard de cicatrisation. Risques spécifiques :
- Récidive des douleurs après cheilectomie (l'arthrose continue d'évoluer)
- Pseudarthrose de l'arthrodèse — rare, peut nécessiter une reprise chirurgicale
- Cal vicieux ou consolidation en mauvaise position
- Gêne du matériel d'ostéosynthèse (5 % des cas) — ablation simple en ambulatoire à 8-12 mois
- Raideur persistante après cheilectomie en cas d'arthrose plus avancée que prévu
Information médicale grand public. Conformément à la loi du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé (loi Kouchner), les informations présentées sur cette page ont une vocation pédagogique et ne se substituent en aucun cas à une consultation médicale. Seul un examen clinique réalisé par un chirurgien orthopédiste permet d'établir un diagnostic et de proposer une prise en charge adaptée à votre situation personnelle.
En cas d'urgence — fracture évidente, plaie ouverte, déformation, déficit neurologique, fièvre — composez le 15 (SAMU) ou présentez-vous aux urgences de la Polyclinique Saint-Roch — 04 67 61 88 88.
Questions fréquentes sur l'hallux rigidus
Quelle est la différence entre hallux rigidus et hallux valgus ?
Peut-on encore marcher normalement après une arthrodèse du gros orteil ?
La cheilectomie est-elle un traitement définitif de l'hallux rigidus ?
La chirurgie de l'hallux rigidus est-elle douloureuse ?
Faut-il retirer la plaque ou les vis après l'arthrodèse ?
Que faire en cas de problème après l'intervention de l'hallux rigidus ?
Consulter pour un hallux rigidus à Montpellier
Le Dr Bénazech reçoit en consultation au Centre Médical Saint-Roch — 6ᵉ étage — pour le bilan et la prise en charge de l'hallux rigidus. Prise de rendez-vous directement en ligne.
Prendre rendez-vous sur DoctolibChicken-Ed 2012-2026 tous droits réservés
